二尖瓣逆流 嚴重恐致中風、猝死
心臟二尖瓣逆流是常見的心臟瓣膜疾病,症狀包括頭暈、胸悶、喘不過氣,女性發生率高於男性。嚴重的二尖瓣逆流會導致心臟衰竭,同時引起心律不整、中風,甚至是猝死等情況。輕者吃藥就能治療,但重度二尖瓣逆流伴隨明顯症狀的患者若無妥善治療,因心衰竭住院機率高達90%,5年死亡率更是高達50%。
臺北榮民總醫院心臟內科宋思賢醫師解釋,血液從肺靜脈進入左心房,必須經過二尖瓣到左心室,打到主動脈將血液流到大腦、腎臟、肝臟等其他器官。當血液從心房流向心室時,二尖瓣需要閉合才能提供壓力讓血液前進,但若二尖瓣無法緊閉,血液就會逆流回心房。當心房裝滿血時,肺靜脈的血無法進入,就會累積在肺裡,成為肺水腫,也是心衰竭最常見症狀之一。
二尖瓣逆流2病因 醫籲:及早檢查最重要
二尖瓣結構包括瓣膜環、負責閉合的瓣膜,以及連接心肌的腱索,其中一項出狀況,瓣膜就難緊閉,目前以心臟超音波診斷為主,分兩種類型:退化性是結構退化導致閉合不全,年紀越大發生率越高;功能性則是因為高血壓、糖尿病、心肌病變等影響,讓心臟擴大或收縮功能下降所致。
宋思賢醫師指出,退化性瓣膜逆流的治療方法非常明確,就是必須藉由外科手術修補瓣膜,像是二尖瓣脫垂、過長,只要把脫垂的瓣膜做手術調整:下拉或剪短;若是腱索斷裂則以縫線進行回縫。若是嚴重腱索斷裂、修補效果不甚理想,就考慮做瓣膜置換。
「功能性瓣膜逆流的治療,外科沒有一個恰當的方法確保病人在術後有很好的恢復。」宋醫師指出,根據美國杜克大學醫學中心的經驗,患者即使心臟收縮率達50%以上,還是有8成醫生選擇不幫病人做外科手術治療,因為術後患者不見得可以得到實質改善。
故針對輕度、中度的功能性二尖瓣逆流,醫師一般會建議先用藥物治療,減輕心臟負擔及延緩心臟衰竭,患者也切記應配合定期的心臟超音波檢查,看瓣膜逆流是否改善。當藥物治療沒有辦法改善的時候,則會建議跟退化性二尖瓣膜逆流一樣進行手術矯正。
二尖瓣夾合術免開刀 術後隔天即可活動
雖然退化性二尖瓣膜逆流最理想的治療方式仍是修補瓣膜,但修補或置換手術都要鋸胸骨、停心臟,外接體外循環機器,對高齡或心臟功能差的患者風險大。
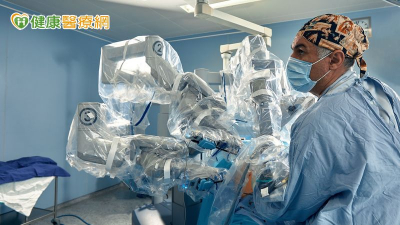
2016年,臺北榮總心臟瓣膜團隊率先引進「二尖瓣夾合術」,是除了藥物以及手術之外唯一的經導管手術治療方式。以導管從腿部靜脈進入右心房穿刺到左心房,將金屬夾夾在閉鎖不全處,以改善二尖瓣逆流造成的心臟衰竭症狀與預後。最大的好處在於無須鋸胸骨、停心臟就能改善逆流問題,而且最快當天就能下床活動。此精準植入完成度高、風險低且幾乎無併發症,大幅提升患者術後生活品質。
宋思賢醫師指出,修補二尖瓣的手術非常精細且耗時耗力,針對心臟功能差或年紀大的病患而言,心臟暫停越久,功能損失就越多。二尖瓣夾合術最早源自於外科醫師Ottavio Alfieri的構想,能用簡單的方式補上二尖瓣閉合不全的洞,就不需暫停心臟,因而演變為目前用夾子夾住空隙的手術方式。
宋醫師補充,以功能性二尖瓣逆流而言,可預期病人因二尖瓣逆流的住院率會大幅減少50%以上,同時死亡率也能減少將近40%。
臺北榮總至今已領先全台完成110例二尖瓣夾合術,更曾到香港、韓國、越南等地提供技術指導。透過豐富的治療經驗,臺北榮總心臟內外科醫療團隊也會詳加評估病患的狀況,給予最佳的治療建議。
宋醫師最後提醒,患者術後三個月內需配合醫囑用藥及定期追蹤,並持續配合心臟衰竭的藥物治療,三高控制也不能鬆懈。